Ein Pflaster ist ein medizinisches Hilfsmittel, das zur Abdeckung und zum Schutz von Wunden verwendet wird. Es schützt die betroffene Stelle vor Infektionen, reduziert das Risiko von Verunreinigungen und unterstützt den Heilungsprozess.
Pflaster bestehen in der Regel aus einem Trägermaterial, einer Klebeschicht und einer sterilen Wundauflage. Sie sind in verschiedenen Größen und Formen erhältlich, um unterschiedliche Bedürfnisse zu erfüllen.
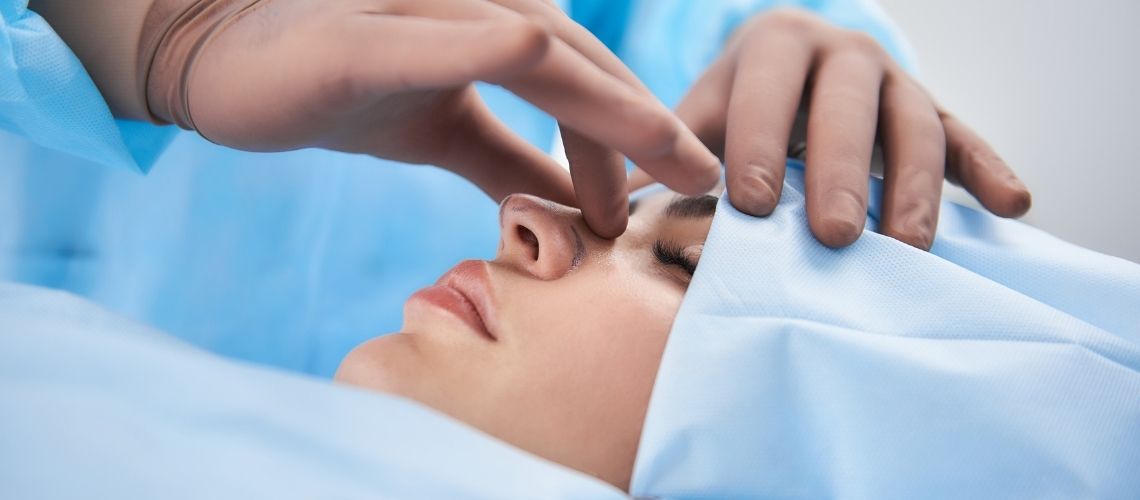
In der postoperativen Pflege, wie nach einer Nasenoperation, stabilisiert ein Pflaster die Nasenstruktur und verringert Schwellungen. Es unterstützt zudem den Heilungsprozess durch leichte Kompression.
Die richtige Anwendung und der rechtzeitige Wechsel des Pflasters sind entscheidend, um Infektionen zu vermeiden und eine saubere Heilung der Wunde sicherzustellen.
Was ist ein Flaster und wie funktioniert es?
Ein Flaster ist ein dünnes, auf der Haut haftendes Verbandmaterial, das meist mit einem absorbierenden Pad versehen ist. Der Begriff „Flaster“ stammt aus europäischen Sprachen und bedeutet „selbstklebender Verband“ oder „selbstklebende Binde“. Bei einer Verletzung wird die Hautintegrität gestört, was das körpereigene Abwehrsystem gefährden kann. Genau hier dient das Flaster als Barriere und erschwert das Eindringen von Keimen in den Wundbereich.
Das Funktionsprinzip des Flasters basiert auf zwei Haupteigenschaften:
Schutzbarriere: Das Flaster trennt den Wundbereich von der Außenwelt und verhindert so das Eindringen von Staub, Bakterien und anderen schädlichen Mikroorganismen.
Unterstützung: Durch die flexible Schicht auf der Haut passt sich das Flaster den Bewegungen an und minimiert so Spannungen im Wundbereich.
Die Klebeseite des Flasters ist so formuliert, dass sie medizinisch unbedenklich ist und dennoch für ausreichend Haftung sorgt. Typisch ist, dass der Kleber schnell eine starke Verbindung zur Haut eingeht, sich aber später wieder ablösen lässt, ohne die Haut zu verletzen. Im Inneren des Flasters befindet sich meist ein Pad oder eine absorbierende Schicht, die hilft, die Wunde abzudecken. Dieser Bereich kann manchmal mit antibakteriellen oder schmerzlindernden Substanzen angereichert sein. So bietet das Flaster nicht nur Schutz vor äußeren Einflüssen, sondern trägt auch aktiv zur Heilung bei.
Welche Flastertypen gibt es?
Flaster lassen sich je nach Verwendungszweck und Material in verschiedene Typen einteilen. Jeder Typ hat eigene Klebekraft, Hautverträglichkeit und Schutzeigenschaften. Diese Unterschiede erleichtern die Auswahl des passenden Produkts entsprechend Art der Verletzung und Hautempfindlichkeit.
Klassisches Pflaster
Dies ist der meistverwendete Flastertyp im Alltag. Erhältlich als Rolle oder vorgeschnitten. Besteht meist aus papierähnlichem Gewebe oder Baumwollstoff. Die Klebeschicht ist hautfreundlich und verursacht beim Entfernen nur minimale Reizungen. Ideal zum Abdecken kleiner Schnitte, leichter Schürfwunden oder Injektionsstellen.
Antibakterielles/Medikamentöses Flaster
Diese Flaster enthalten im Saugkissen Antibiotika oder Antiseptika. So wird das Infektionsrisiko weiter reduziert oder die Heilung bereits infizierter Wunden unterstützt. Besonders geeignet bei empfindlicher Wundversorgung, etwa bei Diabetikern.
Wasserfestes Flaster
Wasserfeste Flaster sind mit einer flüssigkeitsabweisenden und luftdichten Schicht überzogen. Sie halten die Wunde bei Kontakt mit Wasser, etwa beim Schwimmen oder häufigem Händewaschen, trocken. Besonders praktisch für Küchenpersonal oder Schwimmer.
Hypoallergenes Flaster
Bei empfindlicher Haut, Allergien oder Ekzemen kann die Klebeschicht eines Flasters Hautreizungen verursachen. Hypoallergene Flaster sind mit möglichst wenig reizenden Klebstoffen ausgestattet und minimieren so Rötungen, Juckreiz oder Bläschenbildung bei sensibler Haut.
Elastisches Flaster (Sportflaster)
Für Sportler entwickelte elastische Flaster können sich an beweglichen Körperstellen wie Gelenken problemlos anpassen. Sie schmiegen sich an die anatomischen Konturen an und verringern das Risiko des Verrutschens. Oft mit Mikroporen versehen, damit die Haut atmen kann.
Transparenter Flaster
Im Gegensatz zu farbigen oder hautfarbenen Varianten bestehen transparente Flaster aus einem durchsichtigen Material, das der Hautfarbe ähnelt. Sie sind kosmetisch unauffälliger und ermöglichen die Beobachtung der darunterliegenden Wunde.
Große und sterile Wundauflagen
Manche Wunden sind größer oder erfordern nach einer Nahtabdeckung. In solchen Fällen werden größere Flaster oder eigens verpackte sterile Wundauflagen verwendet. Sie finden nach Operationen im Krankenhaus häufig Anwendung.
In welchen medizinischen Bereichen werden Flaster verwendet?
Flaster übernehmen in vielen Bereichen der Medizin und Gesundheitsversorgung eine entscheidende Rolle. Ihre Vielseitigkeit macht sie weit mehr als nur einen „Wundverschluss“. Im Folgenden einige Bereiche, in denen Flaster besonders wichtig sind:
Notaufnahme und Erste Hilfe
Bei kleinen Schnitten oder Verletzungen werden Flaster als erste Maßnahme genutzt. Sie stoppen Blutungen und schützen Schürfwunden schnell und effektiv. Auch im Rettungswagen gehören Flaster zum unverzichtbaren Erste-Hilfe-Set.
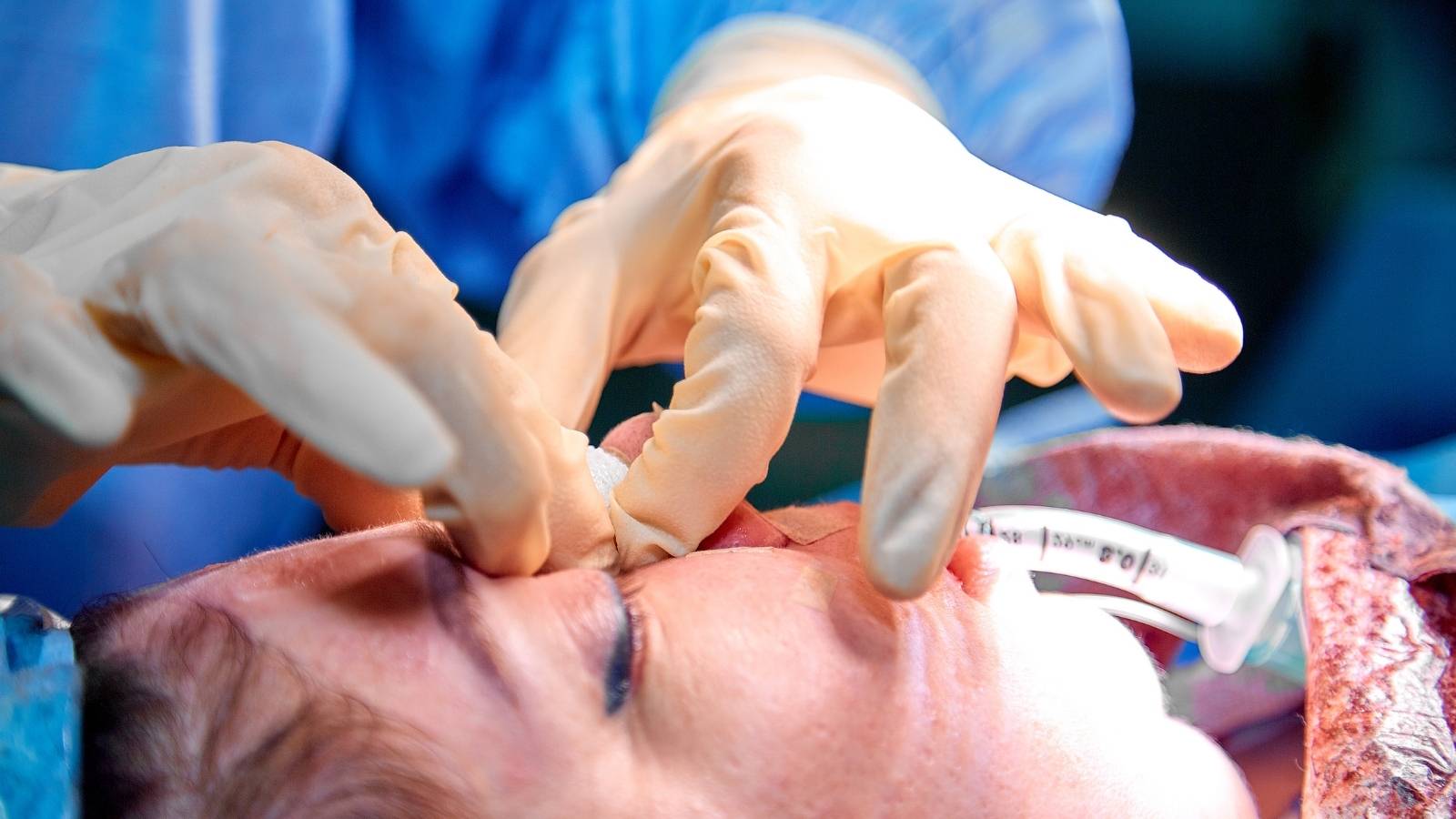
Postoperative Versorgung
Nach Operationen wird die Nahtstelle mit einem sterilen Verband abgedeckt, der häufig mit einem medizinischen Flaster fixiert wird. Das Flaster hält den Verband an Ort und Stelle und bildet eine zweite Schutzschicht.
Chronische Wundversorgung
Bei chronischen Wunden wie diabetischen Ulzera, Dekubitus oder venösen Ulzera sind regelmäßige Verbandswechsel nötig. Flaster, die hautschonend, atmungsaktiv und dennoch schützend sind, werden bevorzugt.
Pädiatrie (Kinderheilkunde)
Für kleine Schnitte, Schürfwunden und Impfstichstellen bei Kindern gibt es Flaster in bunten oder lustigen Designs, die die Angst vor der Wundversorgung nehmen.
Dermatologie und ästhetische Anwendungen
Nach Behandlungen wie Lasertherapien, Muttermalentfernung oder kleineren Eingriffen schützen Flaster die Wundstelle. Besonders transparente und dünne Varianten lassen die Haut atmen und wirken kosmetisch nicht störend.
Orthopädie und Sportmedizin
Bei Gelenkverletzungen, Verstauchungen oder kleineren Sportverletzungen kommen elastische Flaster zum Einsatz. Sie ergänzen größere Fixierungsmethoden wie Bandagen oder Schienen.
Häusliche Pflege und Pflegedienste
Gerade bei älteren oder bettlägerigen Patienten ist das Flaster bei der Fixierung von Verbänden besonders hilfreich, sodass der Verband bequem zu Hause gewechselt werden kann.
Warum sind Flaster in klinischen Interventionen notwendig?
Eines der wichtigsten Ziele bei klinischen Eingriffen ist es, den Heilungsprozess zu beschleunigen und das Risiko von Komplikationen zu minimieren. Flaster sind dabei ein einfaches, aber unverzichtbares Hilfsmittel. Selbst winzige Keime können eine Infektion verursachen, wenn sie ins Gewebe eindringen. Daher ist es unerlässlich, Wunden – ob klein oder groß – zu verschließen und zu schützen.
Reduzierung des Infektionsrisikos
Das Flaster deckt die Wunde direkt ab und verhindert so das Eindringen von Keimen. Besonders im Krankenhaus, wo die Keimbelastung hoch ist, reduziert das Flaster das Infektionsrisiko nach einem Eingriff erheblich.
Blutstillung
Bei frischen Wunden ist die Kontrolle der Blutung wichtig. Durch leichten Druck kann das Flaster helfen, die Blutung zu stillen. Bei kleinen Schnitten genügt meist ein Pflaster allein als Lösung.
Beschleunigung der Heilung
Für eine gesunde Wundheilung ist ein feuchtes, aber keimarmes Milieu entscheidend. Moderne Flaster lassen die Haut atmen und halten die Feuchtigkeit im Gleichgewicht, sodass die Heilung schneller und oft ohne Narben erfolgt.
Mehr Komfort für den Patienten
Offene Wunden verursachen durch Reibung oder äußeren Kontakt Schmerzen. Das Flaster polstert die Wunde und reduziert die Reibung an Kleidung oder anderen Oberflächen. Das erleichtert den Alltag und vermindert das Risiko eines erneuten Aufreißens.
Wie verhindern Flaster Risse in Wunden?
Die Wundheilung ist ein Prozess der Wiederherstellung der Gewebekontinuität. Während dieser Zeit können durch Hautspannung oder Bewegung Risse entstehen. Das Flaster spielt eine Schlüsselrolle bei der Vermeidung solcher Risse:
Zusammenhalten der Wundränder
Das Flaster bringt die Wundränder näher zusammen und stabilisiert sie, sodass die Heilung gleichmäßiger verläuft. Zugkräfte auf die Wunde werden vom Flaster absorbiert oder verteilt.
Unterstützung ohne Bewegungseinschränkung
Da der menschliche Körper beweglich ist, können Wunden an Gelenken oder oft beanspruchten Stellen durch Bewegung immer wieder aufreißen. Flexible Spezialflaster unterstützen die Haut, ohne die Bewegungsfreiheit vollständig einzuschränken.
Erhaltung des Feuchtigkeitsgleichgewichts
Die Feuchtigkeit der Wunde ist für eine gesunde Neubildung von Gewebe wichtig. Ist eine Wunde zu trocken, bildet sich eine dicke Kruste, die später reißen kann. Ist es zu feucht, können Keime wachsen. Viele Flaster ermöglichen durch ihre Atmungsaktivität einen kontrollierten Feuchtigkeitsaustausch.
Reduzierung der Schorfbildung
Bildet sich eine dicke Kruste, kann sie bei Bewegung leicht reißen. Das Flaster verhindert zu starke Schorfbildung und reduziert so das Risiko von Rissen – besonders an empfindlichen Stellen wie im Gesicht.
Physische Barriere gegen äußere Einflüsse
Das Flaster schützt nicht nur vor Bewegungen, sondern auch vor Reibung, Stößen oder Druck durch Kleidung. An Knie oder Ellbogen bietet das Flaster eine Schutzschicht gegen solche zusätzlichen Belastungen.
Aus welchen Materialien werden Flaster hergestellt?
Das klassische Flaster besteht aus einer Klebefläche und einem Pad in der Mitte. Doch hinter dieser einfachen Konstruktion stecken viele verschiedene Materialien. Heutzutage verwenden Hersteller eine Vielzahl an Werkstoffen für Komfort und Sicherheit:
Klebeschicht (Adhesive)
Acrylatbasierte Kleber: Gut hautverträglich, lang haftend und meist reizarm.
Latexbasierte Kleber: Bieten mehr Flexibilität, können aber allergische Reaktionen hervorrufen. Für Allergiker gibt es latexfreie Varianten.
Hypoallergene Kleber: Speziell für sensible Haut entwickelt, meist aus synthetischem Kautschuk oder Acrylat.
Trägerschicht (Backing)
Gewebte Stoffe (Baumwolle, Polyester): Traditionell bei Flastern, atmungsaktiv, aber meist nicht besonders wasserfest.
Vliesstoff (Non-woven): Sehr atmungsaktiv und flexibel, angenehm bei empfindlichen Stellen.
Polyurethan- oder Polyethylenfilm: Wasserfest und transparent, besonders geeignet zum Duschen oder Schwimmen.
Absorbierendes Pad
Baumwolle oder Viskose: Hohe Saugkraft, hält Blut oder Wundsekret bei kleinen Verletzungen zurück.
Gel- oder Hydrokolloidbasis: Für moderne Wundversorgung, hält die Wunde feucht und beschleunigt die Heilung, wirkt manchmal auch kühlend und schmerzlindernd.
Zusatzstoffe
Antibakterielle Beschichtung: Silberionen oder andere Antiseptika hemmen Keime und senken das Infektionsrisiko.
Schmerzstillende oder lokal anästhetische Pads: Spezielle Pflaster können schmerzlindernde Wirkstoffe enthalten.
Wie wird ein Flaster richtig angewendet?
Wichtig ist, dass die Wunde und die Hände sauber sind, bevor das Flaster angebracht wird. Ein falsch aufgeklebtes Flaster kann die Heilung behindern. Deshalb sollte man Folgendes beachten:
Sauberkeit von Wunde und Händen
Vor der Anwendung Hände gründlich waschen, um keine Keime zu übertragen. Eventuelles Blut oder Schmutz vorsichtig entfernen, am besten mit steriler Kompresse oder antiseptischer Lösung.
Trockene Haut
Nach der Reinigung die Haut gut trocknen lassen. Auf nasser Haut hält das Flaster nicht lange und fördert Keimwachstum.
Passende Größe wählen
Bei Rollenflaster die richtige Länge wählen, das Flaster sollte mindestens einen Zentimeter über den Wundrand hinausragen. Vorgefertigte Pflaster müssen die Wunde komplett abdecken.
Pad korrekt positionieren
Das Pad in der Mitte muss direkt auf der Wunde liegen, leicht überlappend am Wundrand.
Keine Luftblasen einschließen
Flaster langsam und glatt aufkleben, um Lufteinschlüsse zu vermeiden. Diese können Keimwachstum und Reizungen fördern.
Kanten fixieren
Vor allem an beweglichen Stellen (Finger, Knie etc.) die Ecken gut andrücken, damit das Flaster nicht so leicht ablöst.
Wechselintervall
Wie lange ein Flaster bleibt, hängt von der Wunde ab. Kleine Verletzungen: meist täglich wechseln. Bei größeren Wunden oder auf ärztlichen Rat hin kann das Wechselintervall variieren. Ein zu lang getragenes Flaster kann die Haut aufweichen und reizen.
Wie werden Flaster bei der Wundversorgung eingesetzt?
Auch bei komplizierteren Wunden ist das Flaster ein unverzichtbarer Helfer, etwa nach einer Naht oder Kauterisation. Dabei kommt das Flaster in mehreren Schritten zum Einsatz:
Erste Abdeckung der Nahtstelle
Direkt nach OP oder Naht wird die Wunde mit steriler Kompresse bedeckt und meist mit Flaster fixiert. Die ersten Tage ist regelmäßiger Wechsel des Flasters besonders wichtig.
Verbandswechsel
Je nach Zustand der Wunde muss regelmäßig gewechselt werden. Wichtig dabei: Das Flaster vorsichtig entfernen, um Blutungen oder Nahtbelastungen zu vermeiden.
Großflächige Anwendung
Bei großflächigen Wunden wie Verbrennungen oder Hauttransplantaten werden großformatige Flaster oder selbsthaftende Wundauflagen verwendet.
Medikamentöse Pads
Bei bestimmten Wunden empfiehlt sich ein Pad mit antibiotischer Salbe oder antiseptischer Lösung. Das Flaster hält das Pad an Ort und Stelle und unterstützt die kontinuierliche Medikamentenwirkung.
Verringerung von Narbenbildung
Ein sauberer, geschlossener und stabilisierter Nahtbereich begünstigt eine weniger sichtbare Narbe. Flaster reduzieren Traumata und fördern ein gleichmäßiges Zusammenwachsen der Haut. Silikonbasierte Flaster werden häufig für die Narbenbehandlung eingesetzt.
Überwachung von Infektionszeichen
Veränderungen der Flasterfarbe, Geruch oder auslaufende Flüssigkeit geben Hinweise auf den Zustand der Wunde. Transparente Flaster erleichtern die Beobachtung, um Entzündung oder Blutung frühzeitig zu erkennen.
Häufig gestellte Fragen
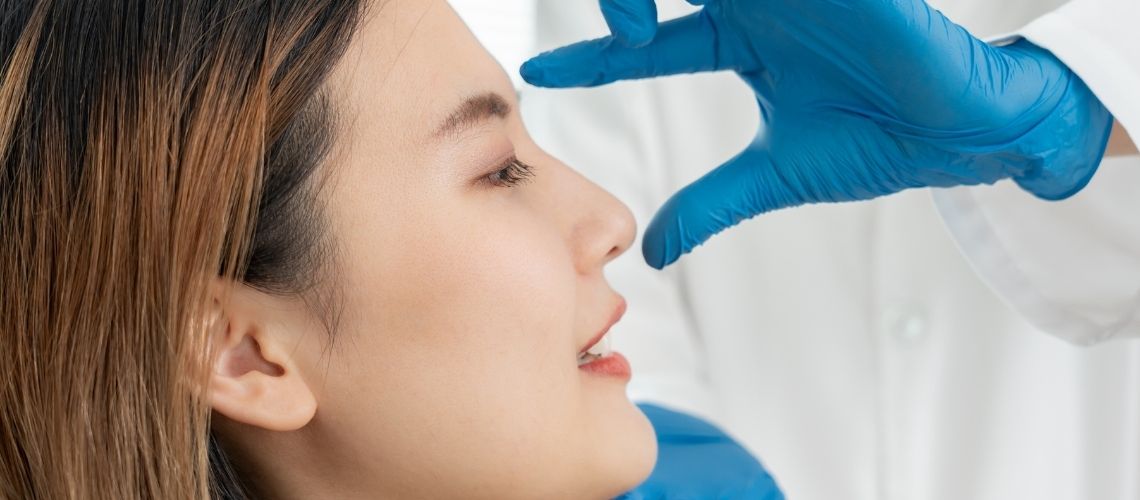
Wofür sind Nasenflaster gut?
Nasenflaster werden außen auf die Nase geklebt und heben die Nasenflügel leicht an. Dadurch weitet sich der Nasengang, und das Atmen fällt leichter. Besonders bei Erkältung, Allergien oder Nasenscheidewandverkrümmung kann die Atmung verbessert werden. Auch das Schnarchen kann dadurch vermindert und die Schlafqualität erhöht werden. Sie sind frei von Arzneistoffen und daher für viele Menschen geeignet.
Wie lange kann man ein Flaster verwenden?
Nasenflaster sind meist für den einmaligen Gebrauch und den Tagesgebrauch konzipiert. Sie sollten nicht länger als 12 Stunden getragen werden. Beispielsweise kann man sie nachts anwenden und morgens entfernen. Um einen Effekt bei Schnarchen zu erzielen, sollte das Pflaster etwa 7–10 Nächte hintereinander benutzt werden – je nach Beschwerden.
Ist das Flaster luftdurchlässig?
Das hängt vom Typ ab. Einige medizinische Flaster, die nach einer Nasen-OP verwendet werden, sind atmungsaktiv, um die Wundheilung zu unterstützen. Auch handelsübliche Nasenstrips bestehen meist aus luftdurchlässigem Material für einen angenehmen Tragekomfort. Die Luftdurchlässigkeit ist sowohl für die Heilung als auch für den Komfort wichtig.
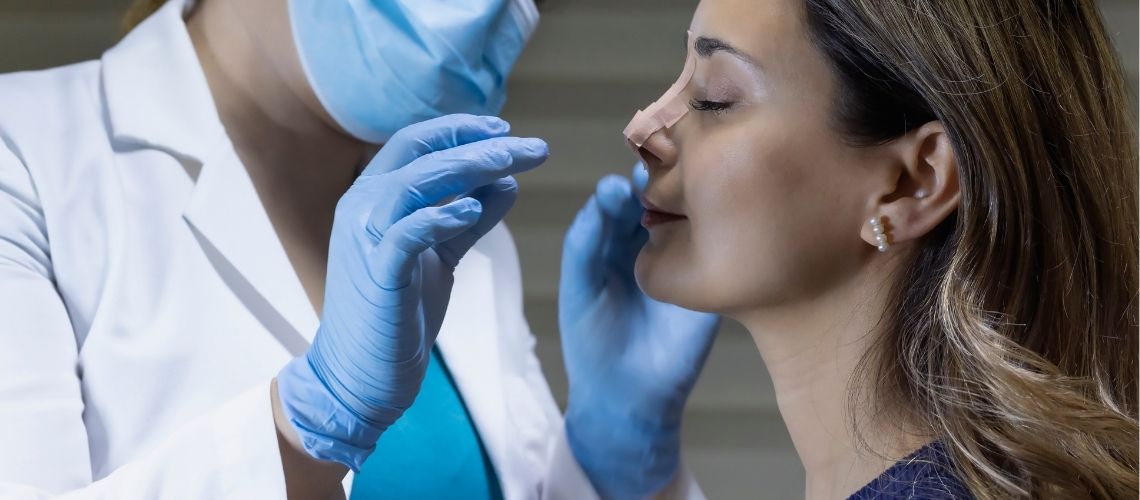
Wie lange bleiben Nasenpflaster kleben?
Nach einer Nasen-OP richtet sich die Tragedauer nach ärztlicher Empfehlung. Meist werden die ersten Pflaster nach einer Woche zusammen mit dem Gips entfernt, anschließend noch eine Woche hautfarbene Pflaster, insgesamt etwa zwei Wochen. Bei dicker Haut oder in besonderen Fällen können die Pflaster auch 2–3 Wochen getragen werden, dabei werden sie alle paar Tage gewechselt.
Wie entfernt man Flasterrückstände?
Für normale Pflasterreste helfen warmes Seifenwasser, Babyöl oder Olivenöl. Bei Pflastern nach einer Nasen-OP ist es ratsam, sie zunächst mit Wasser zu befeuchten und vorsichtig zu entfernen; eventuelle Klebereste kann man mit milder Seife oder einer vom Arzt empfohlenen Lösung beseitigen. Da die Haut empfindlich ist, sollte man besonders sanft vorgehen.
Ist das Flaster wasserdicht?
Auch das hängt vom Typ ab. Pflaster und Schienen nach Nasen-OPs sollten beim Duschen meist nicht nass werden. Es gibt jedoch spezielle Nasenstrips, die beim Sport oder Schwitzen wasser- und schweißbeständig sind. Im Zweifelsfall sollte man die Herstellerinformationen prüfen.

Der im Jahr 1975 in Kardschali geborene Op. Dr. Alev Camcıoğlu absolvierte seine Grund- und Sekundarschulbildung am Saint Michel Französisches Gymnasium und schloss 2001 sein Studium an der Medizinischen Fakultät der Universität Kocaeli ab. Anschließend absolvierte er am selben Universitätsklinikum seine Facharztausbildung in Hals-Nasen-Ohren-Heilkunde sowie Kopf- und Halschirurgie und erhielt 2008 den Titel Facharzt für HNO-Heilkunde. Nach seinem Pflichtdienst und Militärdienst erweiterte er seine klinische Erfahrung im Istanbul Hospital sowie an den Nişantaşı Kliniken.
Seit 2016 bietet er in seiner Privatpraxis in Istanbul ästhetische und funktionelle Nasenchirurgie an. Er ist insbesondere auf Rhinoplastik, Revisionsrhinoplastik, Piezo-(Ultraschall-)Rhinoplastik, Tipplastik und Septorhinoplastik spezialisiert. Bei seinen Eingriffen kombiniert er ein natürliches Erscheinungsbild mit funktioneller Stabilität und ästhetischer Harmonie des Gesichts.
Dr. Camcıoğlu analysiert die Gesichtsproportionen, Hautstruktur und Atemfunktion jedes Patienten sorgfältig, um natürliche, funktionelle und ästhetisch ausgewogene Nasenoperationen durchzuführen. Er bevorzugt minimalinvasive Techniken unter Verwendung moderner Piezo-Technologie. Als Mitglied der Türkischen HNO-BBC-Gesellschaft, der Türkischen Rhinologie-Gesellschaft und der European Rhinologic Society (ERS) gilt Dr. Alev Camcıoğlu dank seines wissenschaftlich fundierten und patientenorientierten Ansatzes als vertrauenswürdige Persönlichkeit im Bereich der Rhinoplastik in der Türkei.